Erschwerte FütterungErnährung stationär aufgenommener kritisch kranker Hunde und KatzenDie akute Fehlernährung kommt bei bis zu 50% aller stationär aufgenommenen Hunde und Katzen vor. Neben dem verringerten Wohlbefinden der Tiere können damit zusammenhängende Komplikationen wie eingeschränkte Immunkompetenz, schlechte Wundheilung, erhöhte Inzidenz von Sepsis, Schwäche der Herz-, Skelett- und glatten Muskulatur und schließlich Multi-Organversagen und Tod auftreten Man unterscheidet den einfachen Hungerzustand (Nahrungsentzug beim gesunden Lebewesen, Hypometabolismus) vom physiologischen Stress (Hypermetabolismus). Der benötigte Ruheenergiebedarf (Resting energy requirement = RER in kcal) lässt sich mithilfe einer allometrischen Formel für Hunde und Katzen berechnen: ca. 70kcal x kg Körpergewicht0,75 pro Tag. Bei stationär aufgenommenen Tieren wird das RER aufgrund der Bewegungsarmut selten weit überschritten. Bei Hunden und Katzen zwischen 3 und 25kg kann eine lineare Formel verwendet werden, sie lautet: (30 x Körpergewicht in kg) + 70kcal pro Tag. Der minimale geschätzte Energiebedarf bei kritisch kranken Tieren liegt bei 1-mal RER, der maximale bei 1,5-mal RER. Der Wert muss bei erhöhter Körpertemperatur, nach größerer Operation, bei einer vorliegenden Infektion, Trächtigkeit, Wachstum oder Laktation eventuell angepasst werden. Leider gibt es keinen klinischen Test oder Laborparameter, der anzeigt, dass der Zeitpunkt für „künstliche“ Ernährung gekommen ist. Man muss sich auf die Beurteilung des allgemeinen Ernährungs- bzw. Gesundheitszustandes berufen. Indikatoren können jedoch sein: Gewichtsverlust, struppiges Fell, Muskelschwund, verzögerte Wundheilung und einige Laborparameter. Bevor die Ernährung jedoch begonnen wird, sollte der Patient kardiovaskulär stabil, normotherm, normotensiv und normal hydriert sein. Idealerweise wird ca. sechs bis zwölf Stunden postoperativ mit der enteralen Ernährung begonnen. Spätestens bei Anorexie, die länger als drei Tage andauert, sollte ein Fütterungsplan erarbeitet werden. Als Ziel gilt es, bei jedem kritischen Patienten einen weiteren Gewichts- bzw. Proteinverlust zu minimieren.
Abb.1: Setzen einer Ösophagostomie-Sonde bei einer Katze. Die Klemme wird peroral in den Ösophagus vorgeschoben und nach außen gedrückt. Über der Klemmenspitze wird mit dem Skalpell eingeschnitten, um die Sonde perkutan in den Ösophagus einzuziehen.
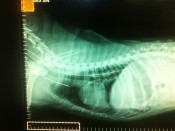
Abb.2: Röntgenkontrolle des korrekten Sitzes der Ösophagusstomie-Sonde bei einem Hund. Es sind außerdem der endotracheale Tubus und ein zentralvenöser Katheter sichtbar.
Methoden der enteralen Fütterung Diese sind der parenteralen Fütterung immer vorzuziehen. Sie ist physiologischer, billiger und mit weniger Aufwand verbunden. Es kann keine Kathetersepsis entstehen und die Integrität und Funktion der Darmmukosa bleibt erhalten. Als Wege der enteralen Fütterung kommen neben der freiwilligen Futteraufnahme folgende Methoden infrage: Nasen-Schlund-Sonde: Vorteile sind, dass diese Sonde ohne Anästhesie gesetzt werden kann und normalerweise gut toleriert wird. Kontraindikationen sind jedoch Schädel-Hirn-Traumata oder andere Pathologien mit erhöhtem intrakraniellen Druck. Ösophagostomie-Sonde (Abb.1): Auch diese Sonden werden üblicherweise gut toleriert, hier ist zum Setzen jedoch eine Anästhesie notwendig. Außerdem sollte kein Katheter in die V. jugularis auf der gleichen Halsseite (also links) gesetzt werden. Gastrostomie-Sonde: Diese Sonden werden ebenfalls unter Anästhesie chirurgisch oder perkutan endoskopisch gesetzt und werden gut toleriert. Die Größe kann so gewählt werden, dass sogar püriertes Dosenfutter verabreicht werden kann. Jejunal-Sonde: Eine Indikation für das Setzen einer Jejunal-Sonde ist dann gegeben, wenn zwar der Dünndarm funktional ist, aber die Fütterung über den Magen unmöglich oder kontraindiziert ist. Der Sondendurchmesser beträgt ca. 5–8 F, das ist so dünn, dass ausschließlich Flüssignahrung verabreicht werden kann. Praktische Aspekte der Sondenfütterung Der Sitz der Sonde sollte nach dem Setzen immer (radiologisch) kontrolliert werden (Abb.2). Die ersten Stunden nach einer Operation sollten dem kritisch kranken Patienten lediglich Wasser oder entsprechend konzipierte Nährlösungen verabreicht werden. Dann sollte die Fütterung mit einem Drittel bis zur Hälfte des RER begonnen werden. 1-mal RER sollte am 3. oder 4. Tag erreicht werden. Die Nahrung sollte stets aufgewärmt und langsam gefüttert werden. Viele kleine Portionen werden deutlich besser vertragen als wenige große Portionen. Vor Gabe des Futters sollte immer aspiriert werden, ob sich noch Futterreste im Magen befinden, nach jeder Fütterung sollte die Sonde mit lauwarmem Wasser nachgespült werden. Täglich sollten der korrekte Sitz der Sonde und die Eintrittsstelle kontrolliert werden. Eine regelmäßige Reinigung dieser mit antiseptischer Lösung ist empfohlen. Das gefütterte Volumen sollte eher konservativ sein (initial 2–4ml/kg). Wenn die Nahrung weiter transportiert wird, kann das Volumen langsam erhöht werden. Die Beurteilung der richtigen/ausreichenden Ernährung gestaltet sich schwierig und besteht hauptsächlich aus der klinischen Evaluation. Mögliche Komplikationen der enteralen Sondenfütterung Die häufigsten (mechanischen) Komplikationen bei Sondenfütterung sind 1. die Verstopfung der Sonde (deshalb immer vor und nach dem Gebrauch mit lauwarmem Wasser spülen), 2. das versehentliche Herausziehen der Sonde (deshalb fest annähen und immer Halskragen und Verband anlegen) sowie 3. die Migration der Sonde in die Trachea mit der Gefahr der Aspirationspneumonie. Als weitere lebensgefährliche Komplikation gilt das sogenannte Refeeding-Syndrom. Durch die plötzliche Zufuhr von Energieträgern, hauptsächlich Glukose, nach einer Mangelernährungsphase kommt es zu einem Abfall der Elektrolyte Phosphat, Kalium und Magnesium. Klinische Zeichen sind Ödeme, Arrhythmien sowie Herzversagen und neurologische Ausfallserscheinungen. Wenn es unbemerkt bleibt, kann das Refeeding-Syndrom zum Tod führen. Aus diesem Grund wird nach einer Mangelernährungsphase die Fütterung langsam und mit geringer Kalorienzahl begonnen und dann langsam gesteigert. Elektrolytkonzentrationen im Plasma sollten regelmäßig kontrolliert werden. Methoden der parenteralen Fütterung Bei manchen Kleintierpatienten bleibt keine andere Wahl als die parenterale Ernährung. Sie ist indiziert, wenn der Magen-Darm Trakt nur unzureichend Nährstoffe verdauen und absorbieren kann, bei hochgradigem Schädel-Hirn Trauma, wenn keine enterale Fütterungsmethode angemessen ist oder wenn aus internistischen oder chirurgischen Gründen eine komplette Ruhigstellung des Magen-Darm-Traktes benötigt wird. Diese Art der Fütterung ist komplizierter, weniger physiologisch, teuer, birgt ein hohes Infektionsrisiko, verursacht Darmzotten-Atrophie und kann Phlebitis und Thrombose hervorrufen. Man unterscheidet partielle (periphere) von totaler (zentraler) parenteraler Ernährung je nach Zusammensetzung der Nährlösung. Praktische Aspekte der parenteralen Fütterung Da die meisten Lösungen hyperosmolar mit >800mOsm/l sind, benötigt man einen Katheter in einer zentralen Vene, um Phlebitis zu vermeiden. Dieser Katheter muss steril beim sedierten oder anästhesierten Tier gesetzt werden und sollte für keinen anderen Zweck verwendet werden. Infusionssets und Verlängerungsleitungen sollten spätestens alle zwei Tage gewechselt werden. Die Verabreichung erfolgt mithilfe von Infusionspumpen, um die Menge genau steuern zu können. Spätestens nach 24–48 Stunden sollten offene Beutel verworfen werden. Weil insbesondere Aminosäuren und Vitamin B in parenteralen Ernährungslösungen lichtempfindlich sind, sollten sowohl Beutel als auch Infusionsleitungen lichtundurchlässig eingewickelt werden. Mögliche Komplikationen der parenteralen Ernährung Ähnlich wie bei der enteralen Sondenfütterung kann es auch hier zu mechanischen Komplikationen (Verstopfung oder versehentliches Herausziehen sowie Diskonnektion der Sonde) und dem Refeeding-Syndrom mit Hyperglykämie kommen. Zusätzlich ist die parenterale Ernährungslösung mit ihren Bestandteilen aus Fetten, Aminosäuren und Glukose eine sehr gute Grundlage für Bakterienwachstum. Die Gefahr einer Sepsis kann reduziert werden, wenn auf strikte Einhaltung der Hygiene und Katheterpflege geachtet wird. take home Zusammenfassend kann festgestellt werden, dass die Ernährung kritisch kranker Patienten leider oft (noch) vernachlässigt wird. Aus den oben genannten Gründen ist diese jedoch entscheidend für den weiteren Heilungsverlauf und sollte routinemäßig ins Management kritisch kranker Patienten integriert werden. Foto: © istockphoto.com| Oktay Ortakcioglu |
HKP 6 / 2015
Das komplette Heft zum kostenlosen Download finden Sie hier: zum Download Der Autor:Weitere Artikel online lesen |
|||
|
||||
Suche: