|
Leishmaniose beim Hund
Leishmaniose beim Hund– nicht mehr nur Reise- und Importkrankheit
In Europa wird die Leishmaniose des Hundes hauptsächlich durch den einzelligen Parasiten Leishmania infantum verursacht. Überträger sind blutsaugende Mücken der Gattung Phlebotomus (Sand-, oder auch Schmetterlingsmücken genannt). Schmetterlingsmücken sind dämmerungsund nachtaktiv und vor allem im ganzen Mittelmeerraum weit verbreitet. Ausser Hunden können auch andere Wirte wie Füchse, Katzen, aber auch der Mensch infiziert werden. Diese erkranken im Vergleich zum Hund jedoch viel seltener. Das Verbreitungsgebiet der Hundeleishmaniose dehnte sich in den letzten Jahren nach Norden aus und reicht heute bis weit nach Mitteleuropa hinein. Biologie und Übertragung von L. infantum Leishmanien vermehren sich in der Schmetterlingsmücke als sogenannte promastigote (begeisselte) Stadien. Infizierte Insektenweibchen übertragen diese während der Blutmahlzeit durch ihren Stechrüssel auf den Hund. In der Haut des Hundes werden die Parasiten durch dortige Makrophagen und dendritische Zellen aufgenommen, in denen sie sich amastigot (unbegeisselt) intrazellulär vermehren. Später zirkulieren die Leishmanien über die Lymphe und das Blut durch den Körper und können andere Organe, wie z.B. Lymphknoten, Milz, Leber und Knochenmark befallen. Ob und in welcher Form der Hund erkrankt, hängt von der Immunantwort des Hundes ab. Gemäß der Literatur kann ein kleiner Prozentsatz der Hunde (20 %) die Infektion vollständig bekämpfen. Etwa 40 % der infizierten Hunde sind Träger des Parasiten, entwickeln aber keine Symptome [2, 3]. Erkrankte Hunde entwickeln meist Hautläsionen (kutane Form der Leishmaniose). Der Schweregrad der Symptome, der auf eine Beteiligung der inneren Organe hindeutet ( viszerale Leishmaniose), variiert erheblich. Wiederum abhängig vom Immunstatus des Hundes kann die Erkrankung bereits wenige Wochen nach der Infektion oder aber erst nach Jahren ausbrechen. Es gibt sowohl Hinweise dafür, dass bestimmte Rassen trotz Infektion selten oder nie erkranken (rassespezifische Resistenz z.B. beim Iberischen Hund) als auch dafür, dass bestimmte Rassen gehäuft erkranken (Rasseprädisposition beim Deutschen Schäferhund, Rottweiler und Boxer). Infizierte Hunde, ob gesund oder krank, stellen immer ein potenzielles Parasitenreservoir für weitere Übertragungen dar. Katzen sind für L. infantum-Infektionen ebenfalls empfänglich, sie erkranken jedoch deutlich seltener als der Hund und die Bedeutung der Katze als Erregerreservoir ist unklar [3]. Verbreitung in Süd- und Mitteleuropa
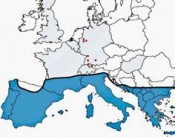
Die kanine Leishmaniose ist herkömmlicherweise ein südeuropäisches Problem (Mittelmeerraum). Der European Scientific Counsel Companion Animal Parasites (ESCCAP) hat in seiner Broschüre „Bekämpfung von durch Vektoren übertragenen Krankheiten bei Hund und Katze“ [Adaptation des ESCCAP-Empfehlung Nr. 5 für die Schweiz, Februar 2012] die ungefähre nördliche Grenze des Endemie-Gebietes in Europa bestimmt (Abb. 1) [4]. Klinik der Hundeleishmaniose
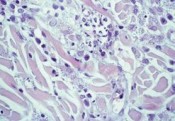
Bei der Hundeleishmaniose spielen drei Pathogenitätskomponenten eine wesentliche Rolle: (a) Die Parasiten vermehren sich vor allem in histiozytären Zellen ( Makrophagen und dendritische Zellen); durch die Infektion können diese Zellen ihre wichtigste Funktion, nämlich eine protektive Immunantwort einzuleiten, nicht mehr in vollem Umfang wahrnehmen; (b) ob das Tier erkrankt und welche klinischen Symptome es entwickelt hängt von der Art der gebildeten Immunantwort ab; wenn der Hund erkrankt bedeutet dies, dass sein Immunsystem die Infektion nicht effizient bekämpfen konnte; (c) wurde ein Tier infiziert, verbleiben die Erreger in einem Großteil der Fälle zeitlebens in den monozytären Zellen des Wirtes. Dies ist unabhängig davon, ob das Tier klinisch erkrankt und unabhängig vom Immunitätsstatus. Diagnose Nebst anamnestischen Hinweisen auf einen Aufenthalt in einem Endemiegebiet sind die für die Verdachtsdiagnose wichtigsten Zeichen vergrösserte Lymphknoten, schuppige nicht juckende Hautveränderungen, Milzschwellung und Leberschwellung. Labordiagnostisch ist der serologische Nachweis Leishmania-spezifischer Antikörper die Methode der Wahl. Bei erkrankten Hunden können Serumantikörper etwa sechs bis acht Wochen nach der Infektion nachgewiesen werden. Bei infizierten, nicht erkrankten Hunden kann sich die Serokonversion auch erst viel später entwickeln, einige Hunde bleiben sogar zeitlebens seronegativ. Methodisch werden zum Nachweis der Antikörper ein indirekter Immunfluoreszenz- Antikörper-Test (IFAT) oder andere antikörperbasierte Nachweisverfahren wie der Enzyme Linked Immunosorbent Assay (ELISA) oder der Western Blot eingesetzt. Alle diese serologischen Methoden sind sehr sensitiv und spezifisch für eine Leishmanieninfektion. Ein Antikörpernachweis muss jedoch nicht zwingend bedeuten, dass der Hund auch klinisch an Leishmaniose erkrankt ist. Eine positive Serologie spricht nur in Verbindung mit den entsprechenden Symptomen für eine Leishmanienerkrankung. Für den direkten Nachweis von Leishmanien eignet sich die zytologische oder histologische Untersuchung erkrankter Organe [Abb. 4 & 5], etwas sensitiver ist die Anreicherung mittels in vitro-Kultur. In der Regel werden dazu Lymphknotenaspirate oder ggf. Knochenmarkspunktate verwendet. Falls nur wenige Erreger im Gewebe vorhanden sind, ist die Polymerasekettenreaktion (PCR) zum DNANachweis die methodisch und damit auch diagnostisch sensitivste Methode. Die PCR hat zudem den Vorteil, dass die Erreger auch noch genotypisiert werden können. Bei einem Leishmanienverdacht dienen zudem labordiagnostische Befunde wie eine normozytäre normochrome, nicht regenerative Anämie, eine Thrombozytopenie, Hyperglobulinämie und Hypoalbuminämie, eine Proteinurie und eine Azotämie mit einer Steigerung der Urin-Protein/Kreatinin- Ratio als weitere Indizien. Prophylaxe
Das Risiko einer Übertragung von Leishmanien hängt primär von der Exposition des Hundes gegenüber Schmetterlingsmücken ab. Am besten sollten Hunde aus endemiefreien Gebieten nicht in Regionen mitgenommen werden, in denen die Leishmaniose endemisch vorkommt. In Endemiegebieten sollten die Hunde nach Einbruch der Abenddämmerung im Haus gehalten werden, wobei darauf zu achten ist, dass Fenster und Türen mit engmaschigen Mückennetzen gesichert sind. Zusätzlich wird der Einsatz von geeigneten Insektiziden mit repellierender Wirkung gegen Phlebotomen empfohlen (z.B. Deltamethrin; Permethrin kombiniert mit Imidaclop rid; Permethrin kombiniert mit Pyriproxifen [4]). Die regelmäßige Applikation dieser Wirkstoffe während der Expositionsperiode kann das Risiko einer Infektion mit Leishmanien signifikant verringern. Literatur bei den Autoren Foto: © Prof. Dr. Bruno Gottstein |
HKP 7 / 2012
Das komplette Heft zum kostenlosen Download finden Sie hier: zum Download Die Autoren:Weitere Artikel online lesen |
|||
|
||||
Suche: